「七十六歲的老人獨自在森林散步,被響尾蛇毒蛇咬了。
臥倒的身旁,留著一塊磚與一條蛇。
女婿發現後,機警地將老人與蛇送往醫院。
『是劇毒的響尾蛇,得注射血清。』醫師告訴家屬,若沒有注射,老人可能四小時就會走了。
家人召開家庭會議後,『決定不注射了。』
因為老人是罹患阿茲海默症患者,生前曾表達,他痛恨這個病,希望未來能有自然死亡的機會。
家人認為,這條蛇,是上帝派來給老人家的禮物……」
陽明大學醫管所副教授楊秀儀,在台北市仁愛醫院演講時,分享了這個美國例子。
「如果你是這位醫師?會不會幫病患注射?」在場醫師舉起手。
「如果你是這位病患?會不會希望醫師幫你注射?」現場一片靜默。
「壽終正寢,是每個人的期待,如果不出意外,大部分的人都可以活到『壽』的階段,問題是我們的『終』呢?」楊秀儀說,醫療科技介入老人的臨終,使得台灣面臨三種困境:「生命雖然延長了,健康卻惡化了;病痛延長了,死亡緩慢了;壽命延長了,癡呆嚴重了。」
那條響尾蛇,猶如上帝派來的使者,提醒著即將邁入高齡化社會的台灣,病人、家屬、醫師三方都得共同面對的生命課題。那就是,活著的時候,考慮怎麼面對死亡,邁向善終。
在醫療發達的前提下,越來越多人擔心,自己將陷入一個「不得好死」的年代。本身是醫師的前立委沈富雄,日前在臉書上發表「準遺言」,第一條就是:「不插管、不氣切、不電擊、不可成為植物人」。前衛生署長葉金川給兒子的遺囑更簡明:「如果我沒醒來,不要串通醫生來凌遲我。」同樣是拒絕無效醫療的執行。
為什麼這些最清楚醫療行為的專家,卻擔心自己在醫療現場被「凌遲」,無法善終?
▲點擊圖片放大
還要一直救下去嗎?見死不救迷思 醫糾死結難解
「根據《醫療法》第六十條與《醫師法》第二十一條規定,『醫師對病人採取必要措施,不得無故拖延。』」前立委楊玉欣說,醫師在醫療現場若不作為,事後遭家屬控告,恐會觸犯《刑法》的殺人罪。導致許多醫師明知病患狀況已經不可逆,卻一直救、一直救,「壓斷肋骨、電擊插管……。」不敢放棄治療。
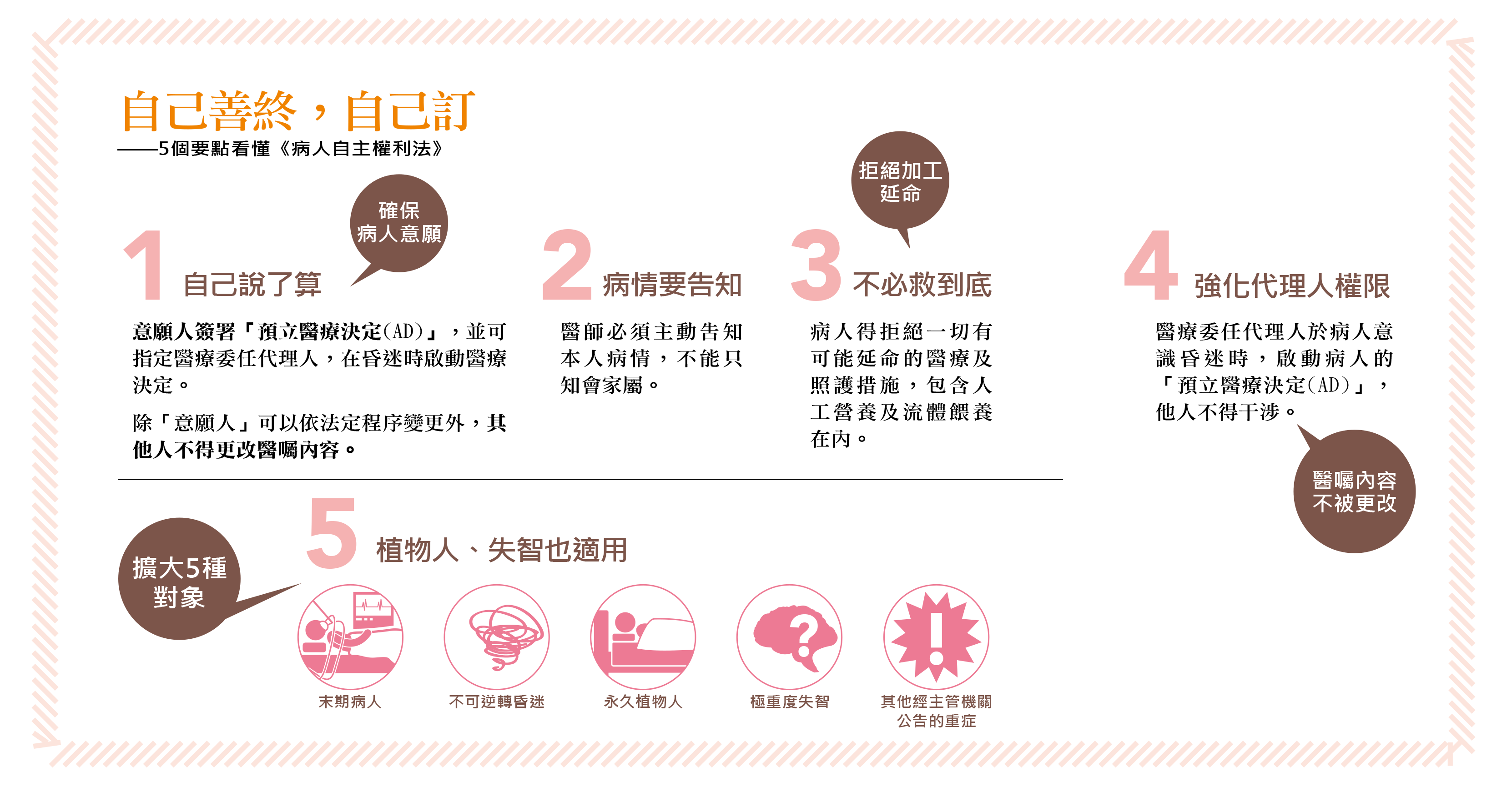
「我們必須透過立法,先幫醫師解開這個法律死結,破除見死不救的迷思。」楊玉欣說,去年底立法院三讀通過《病人自主權利法》,即將在三年後(二○一九年一月六日)實施,首度將「拒絕醫療權」還給病人本身,這也將是改變台灣生死觀念的關鍵法案。
未來民眾可以「預立醫療決定」,發生永久植物人、極重度失智等五種狀況的患者,經醫療評估確認病情無法恢復,醫師可依病人預立意願,終止、撤除、不進行維持生命的治療或灌食。
《病人自主權利法》誕生!亞洲第一部 保障每個人的「善終權」
衛福部表示,這是亞洲第一部病人自主權利專法,也是台灣自一九九六年實施《安寧緩和醫療條例》二十年後,再度強化民眾的安寧觀念。
台北市立聯合醫院總院長黃勝堅說:「《病人自主權利法》是《安寧緩和醫療條例》的進階版,也就是說,只要你曾預立醫囑,當遇到突發狀況或疾病導致昏迷,無法表達清楚意願時,所有維生器材等重裝備,都不准掛上你的身體,進行加工延命。」
「有一位九十歲的阿公,雖已經表態不插管急救,但因呼吸衰竭被送到新店某醫院時,醫師評估後仍決定插管,家屬後來將阿公遠送來宜蘭,要我拔管。」陽明大學附設醫院急診部醫師陳秀丹說,在醫師的倫理教育中,存活率仍是重要指標,在醫療現場,「拚拚看」、「救救看」就成為醫師與家屬普遍的對話,醫療介入造成死亡延後,「痛苦地活著」才是病人最大的悲哀。
「在集體社會氣氛中,我們同意讓一個人死去,好像是殺了他!」本身罹患罕見疾病的楊玉欣說,自己也是預見死亡的人,她認為《病人自主權利法》中,倡議「拒絕醫療」的精神,絕不等於「自殺」。「拒絕醫療」只是讓生命歷程回歸自然,排除過度維生治療的介入,保障每個人與生俱來的人格尊嚴。
▲點擊圖片放大
這項攸關你我「善終權」的《病人自主權利法》於一六年一月初公布,《今周刊》與台灣指標民調公司,在四月中旬進行「病人自主權利法大調查」的民調中,卻僅有四五%民眾知道法案,仍有五五%民眾不知道,顯示宣導與教育資訊嚴重不足。
雖然「知名度不高」,但經提醒後,有高達八三.五%的民眾認同,此法案是保障民眾的醫療自主權,維護善終權益和生命尊嚴。
「台灣民眾對善終權高達八成的自主意識,跟我的認知是一模一樣。」沈富雄說,他自己對人生最後一程的主張,已經很多年了,包括交代助理與友人成立四人「善後小組」,他不斷囑咐:「我走後,你們不可以這樣,不可以那樣……。」
但四月中旬,他突然覺得:「這些人可能聽聽就算了,萬一我兩腳一伸……,善後小組會當真嗎?」沈富雄花了幾分鐘,在臉書寫下包括「斷氣後,即移冷藏庫,不淨身、不換衣、不化妝,擦臉梳頭兩下即可」、「不發訃聞、沒有告別式;大哭而來,靜靜地走」等八項準遺言,引來十幾萬人按讚,近二千人分享。
「也有許多人問我,你寫遺書,是不是身體不行了?」「還是精神受到什麼刺激?」沈富雄說:「就是要身體好,精神爽的時候來立遺囑,才能清楚表達,」他認為,預立醫囑是對生命負責的態度,「如果整個社會對死亡少點禁忌,多點討論,台灣必能成為一個體質健康的國家。」
白紙黑字寫清楚 預立醫療決定交代人生最後一哩
雖然《病人自主權利法》三年後才能實施,目前台北市聯合醫院已經開始實驗「預立醫療決定」的諮商會議,共有十餘位民眾,透過醫療人員的諮商照護會議,將自己「想要與不想要的各項醫療服務與臨終安排」一一列出,在醫師、社工師、護理師的見證下,白紙黑字完成了「預立醫療決定」。導演柯一正在四月下旬,參與這項「預立醫囑」計畫,他的感覺是:「清楚交代人生最後一哩路的心情,只有舒坦兩字。」
「父親糖尿病多年,七十三歲中風,失明、插上鼻胃管……,有一天深夜,他憤怒地拔掉鼻胃管,大家趕緊找救護車送醫,在急診處,我用力按住父親的手,讓醫師把鼻胃管接回去……。」雖然父親過世多年,前台大農經系教授陸雲講到這段折騰,仍眼眶泛紅。「父親是注重榮耀的軍人,當下看到他憤怒的眼神,我就後悔了……。」「我們家住九樓,父母感情極好,有一天父親痛苦極至地對母親說:『要不,我們牽手一起跳下去……。』」
陸雲退休後,擔任消基會董事長,致力推動《病人自主權利法》,他認為台灣社會最大的盲點,就是「臨終教育」不足,許多人的病榻時間超過十年,家屬要病人「積極治療」卻忽略了治療過程中,病人有多痛苦,送到醫院去「加工治療」,很多根本是「無效醫療」。
新光吳火獅紀念醫院精神科專科醫師張尚文表示,根據健保署資料,臨終病人過世前一個月,在加護病房有五二.九%屬於無效治療,而無效治療的費用占加護病房總費用八○%。
中產階級的兩難 給父母住頂級安養院還是給小孩念音樂學院?
「台灣的加護病房密度全球第一。」陳秀丹說,曾收過一位四十幾歲患腦瘤的女老師,開刀前寫信給先生:「若我沒醒來,請不要救我,我不想變植物人。」結果手術失敗,先生卻不願意醫師拔管,選擇將太太送進去呼吸照料中心。「因為太太的保險金,可以支付每個月二萬五千元的看護費」、「薪水持續支付小孩念私校。」家人繼續盤算,「再撐幾年,就屆滿領退休金。」
陳秀丹說,「你想死,家屬不肯,醫師不准,說穿了,自己活得辛苦,難道只為了讓別人活得爽嗎?」「如果整個社會不能誠實面對死亡問題,不但是病人、家屬、家庭受苦,整個社會也會跟著被拖累。」
健保署資料顯示,接受安寧照護與不接受安寧照護的病人,每人醫療費用相差十三.一萬元,一年國家可省下健保費用逾六十一億元。
在《今周刊》民調中,也有七五.七%的民眾,認為《病人自主權利法》過關後,可以讓醫療資源更有效地利用。
「死亡的議題,在高齡社會中,有公領域也有私領域,你不得不面對,沒有人可以逃脫。」楊秀儀說,有一回和哈佛公共衛生學院院長聊天時,對方提及自己的父母九十四歲,他和擔任鋼琴家的妹妹,供養父母住高級的老人中心,這對兄妹都是中產階級,但他們也得面對是否要繼續出錢讓父母住在老人中心?還是讓自己的孩子念茱莉亞音樂學院?因為兩者都很貴,所以兄妹兩人都不敢退休,因為所有的健康照護也會跟著結束。
「這件事震撼到我,中產階級得面對兩代扶養的愧疚,因為你越有錢,你父母活得越老。」楊秀儀說,台灣社會需要凝聚新的死亡觀,生命的初期,死亡和生命可能是對立的;到了生命晚期,好死就意味著好生,和平死亡就是好死。楊秀儀說,高齡社會的國民,一定要集體思考死亡問題,把問題交給子女或醫師等個體做決定,太難也太殘酷,所以法律一定要走在前面,幫忙做出決定。
醫病關係重組的時代 醫師主動告知病情病人不會錯估形勢
「老實說,立法過程中,反彈聲浪最大的是來自醫界。」楊玉欣說,傳統醫師的養成教育就是「一路救到底」,要把醫療權交還給病人自行決定,對醫師是很大的衝擊。「除了如柯文哲、黃勝堅等第一線加護病房、安寧醫師支持外,許多科別的醫師對這個法案心生質疑。」這也是該法案通過後,有長達三年的磨合、摸索期。
「這是一個醫病關係重組的時代。」黃勝堅說,台灣過去四十多年,一直都是「父權式的醫療」,一切的醫療行為,醫師說了算,相較美國在一九九○年通過《病人自決法》,確認了預立醫囑的法律地位,這次台版的《病人自主權利法》是融入歐美個人主義的生命觀,病人的醫療主張與臨終交代,濃縮在白紙黑字的「預立醫囑」中,他人無法更改。
但台灣民情終究是重家庭的共融觀念,一下子走入要個人自主的時代,病人也許會徬徨地問:「我什麼都不知道,要怎麼自決?要怎麼問醫師?才能獲得應有的訊息?」
「如果是判定生命週期僅剩半年的末期病人,醫師要做的,不再是積極的醫療,而是如何讓病人舒適有尊嚴的治療。」在台大醫院金山分院期間,執行社區安寧照顧的黃勝堅說:「這時候,醫師的溝通訓練,就非常重要。」
「醫師,請不要把癌症的壞消息告訴我媽媽,我怕老人家會受不了……。」馬偕醫院安寧中心醫師黃銘源說,台灣連續劇常常出現這種對白,在醫療現場也常發生。
在《安寧緩和醫療條例》中,醫師對末期病人的病情告知,是病人「或」家屬即可。在黃銘源的臨床經驗中,有七成左右的家屬得知後,會希望醫師不要讓病患知情。「但隱瞞只會造成更大的遺憾。」黃銘源說,家屬承載壓力過大,病患也會錯估形勢,來不及執行臨終遺願。
但在《病人自主權利法》實施後,規定醫師「應」主動告知病人病情。台北馬偕醫院安寧療護教育示範中心主任方俊凱承認:「這對醫師的溝通能力,是一大挑戰,台灣的醫師對病患的癌症病情告知時間,通常只有一到三分鐘,和歐美國家的一個小時,相差太遠。」
「短短的六十秒到一八○秒鐘,怎麼跟病患講得清楚,尤其是這輩子面臨的最糟狀況即將發生……。」方俊凱說,重視安寧照護的日本,也是到○七年才開始發展出一套妥當的病情告知系統,台灣是在一一年才引進,目前仍在邊修邊學的階段。

方俊凱指出,因為宣布的是壞消息,所以在病情告知前,醫師得先具備四大要素。
一、「支持性的環境」。若是門診期間,就選在單獨診間;若已住院,在隱私的考量下,不宜在病房內做病情告知(除非是單人房),否則應改到諮商室單獨告知。
二、「告知技巧、字眼明確、態度委婉」。方俊凱說,用詞一定要誠實,明確地說是「惡性腫瘤」,不可模糊地以「腫瘤」帶過,因為病人與家屬會疑惑或猜忌是良性還是惡性。若病人當下沉默時,醫師也必須給予五到十秒時間,待病人整理情緒後,再繼續說明。
三、「足夠的附加資訊」。這個病會對你的人生、家裡與工作的影響?要用什麼樣的治療方式?有沒有副作用等等。
四、「情緒支持」。方俊凱說,這一點是最重要的,要讓病人知道,「醫師保證會好好陪在身邊治療你,而不是保證醫治好你。」
黃勝堅說,未來三年的宣導期,就是很重要的關鍵,整個社會,從病人、家屬、到醫師,都得學習這堂死亡課題。台灣醫療改革基金會(醫改會)也推出「怎麼問對問題,可以確保自己的善終權」的冊子,教導民眾與醫師對話。

安寧照護的挑戰 民眾的安寧觀念先進政府配套卻牛步
雖然台灣的安寧觀念起步較歐美晚,但民眾對安寧的需求與響應是越來越前進。《經濟學人》一五年調查,台灣的安寧療護品質整體排名亞洲第一、世界第六,包括《安寧緩和醫療條例》實施後,簽署「臨終不急救意願書」(DNR)的人數,每年也都以倍數增加。
然而,「面對高齡化社會的善終權,民眾的心理已經做好準備,但公部門卻顯得落後許多。」醫改會研究員辜智芬說,很多縣市的安寧病床不足,是否能照顧到,越來越多民眾選擇安寧照護,這是法律啟動後,政府必須一起跟上的配套措施。
《最後十四堂星期二的課》書中,罹患漸凍症的老教授莫瑞史瓦滋被學生問起:「你怎麼可能隨時做好死亡的準備?」莫瑞說:「每個人都知道自己會死,但沒人當真……,所以,每天渾渾噩噩過日子。」「但是,有個比較好的辦法。當你知道自己會死,並隨時做好準備,就可以真正地比較投入生活。」
英國文豪莎士比亞曾說:「懦夫在未死以前,就已經死了好多次;勇士一生只死一次,在一切怪事中,人類的貪生怕死是最奇怪的事情。」在萬物循環中,花開花謝,枯萎凋零,被視為自然,唯在人類社會中,死亡被視為恐懼與禁忌,不願被提及。如今,台灣在高齡化的社會中,大家得學習,凝視生命的終點往前看……,猶如莫瑞最後的授課內容:「唯有學會死亡,才能學會活著。」