上週五(4/24)高雄市新興區發生一起警備車逆向撞車事故。一名51歲員警,在執行遞送公文勤務途中,疑似因低血糖突發不適,導致車輛失控偏離車道,逆向撞上對向3輛正在待轉的自小客車,所幸事故未造成重大傷亡。
綜合媒體報導,員警疑似因未吃早餐低血糖,導致瞬間反應能力下降,車輛因此偏移釀禍。其實,「低血糖」並不罕見,尤其在糖尿病患者中更為常見。
臺北市立聯合醫院中興院區內分泌及新陳代謝科主任郭雅雯指出,糖尿病常見的急性併發症有三種,包括:糖尿病酮酸血症、高血糖高滲透壓狀態以及低血糖,其中前兩項和高血糖相關,但低血糖同樣不可輕忽。
一般而言,當血糖濃度低於70mg/dL,即可視為低血糖;而血糖值由高濃度急速下降時,即使血糖值正常或偏高,仍有可能會發生低血糖症狀。
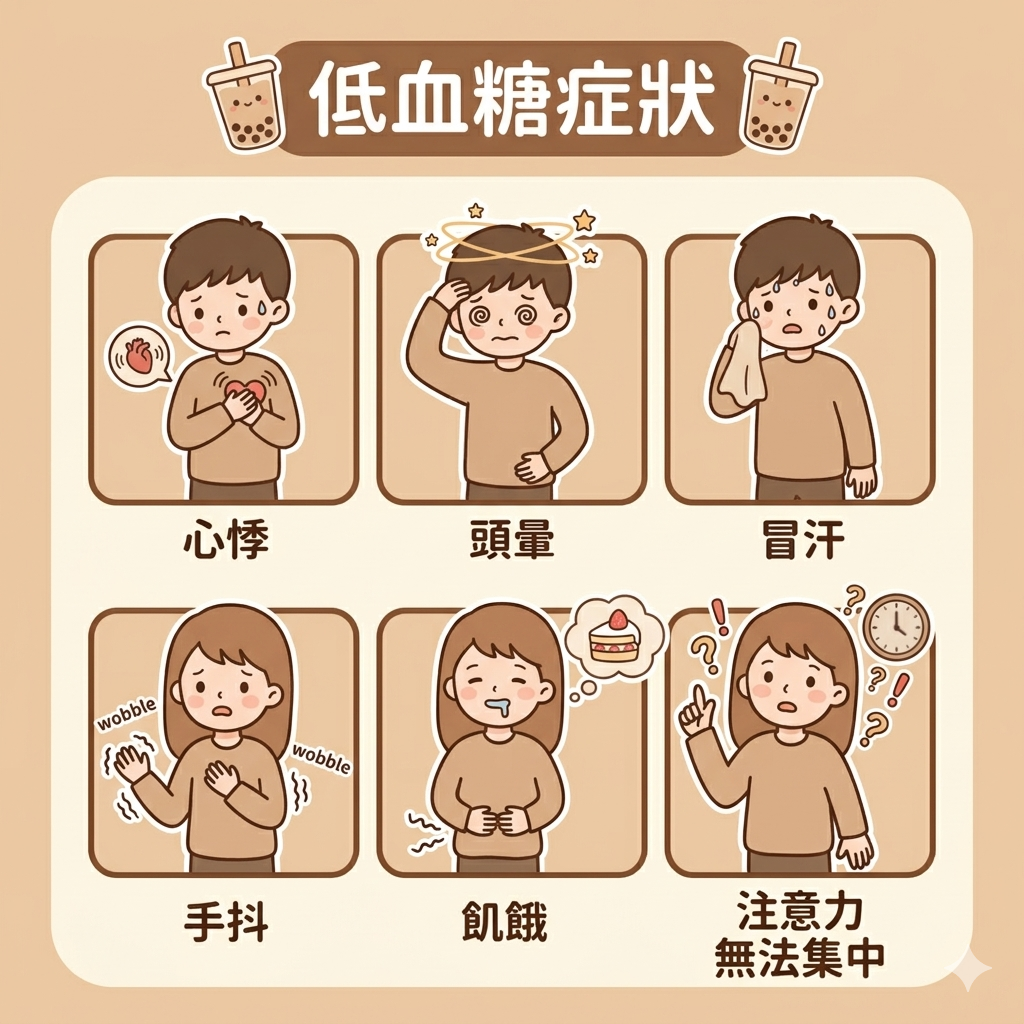
常見症狀包括心悸、手抖、冒冷汗、強烈飢餓感、頭暈、注意力不集中,嚴重時甚至可能出現意識混亂、行為改變、昏迷、抽搐、甚至死亡等。
郭雅雯說,有些病患施打胰島素或服用降血糖藥後,但未進食,或是藥物劑量過重,激烈運動之後未補充醣分,肝腎功能不佳的病人,空腹喝酒也可能會造成低血糖,不過經過藥物以及生活習慣調整後,就可以改善。
她分享案例表示,曾有一名70歲老翁因低血糖反覆發作而送醫。該名患者本身有糖尿病病史,平時使用預混型胰島素控制血糖,但因近期食慾不振,仍維持原本劑量施打胰島素,又沒養成自我監測血糖的習慣,最後在家中出現意識不清的情形。送醫時血糖值僅40mg/dL,經緊急補充葡萄糖後才恢復意識。
郭雅雯提醒,如果懷疑低血糖發生,應該盡快測量血糖以確認診斷;若無法即時檢測,也應先視為低血糖處理。
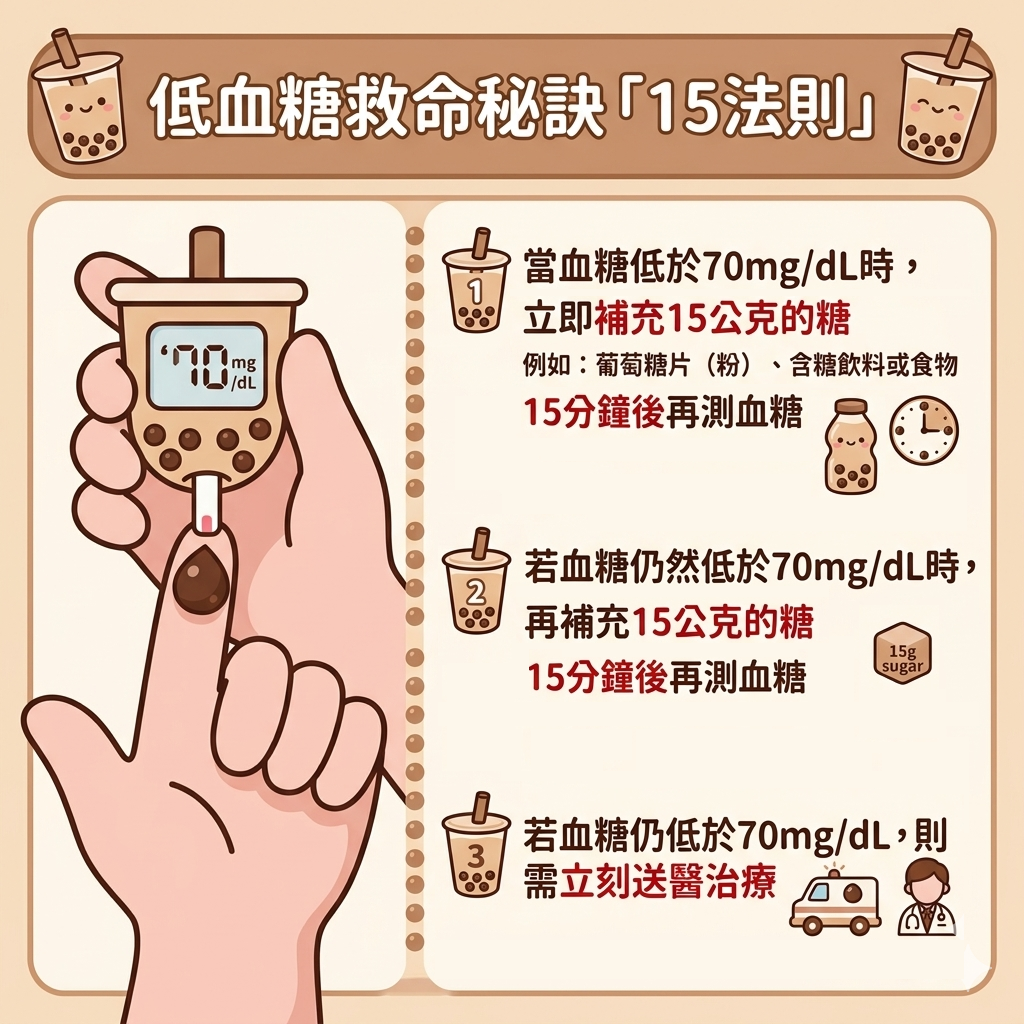
臨床上常建議採取「15法則」:當血糖低於70mg/dL時,立即補充15公克糖分,例如葡萄糖片或含糖飲料,並在15分鐘後再次測量血糖;若仍低於標準,則重複補充,若持續未改善,應立即送醫。
郭雅雯提醒,隨著藥物進步,低血糖發生率雖已下降,但糖尿病患者及家屬仍應具備基本辨識與應變能力,特別是使用胰島素的族群,更應規律監測血糖、留意身體變化。

