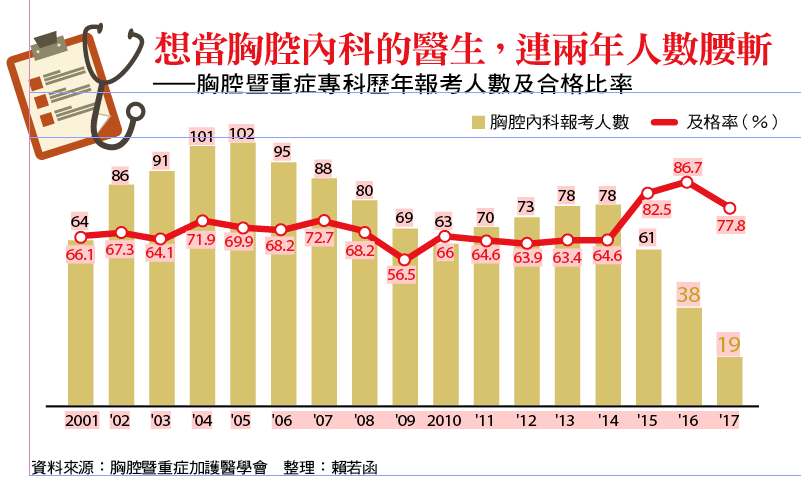
談到醫生救命天職,一般民眾可能浮現開刀救命的外科醫師臉孔,然而加護病房中,也有一群醫師與生死搏鬥,其中又以胸腔內科為最大宗,從小感冒到肺炎,從氣喘、慢性肺阻塞到呼吸衰竭或敗血症,甚至高居國人癌症死亡第一位的肺癌,都是其範疇。只是高壓環境讓新生代醫師敬而遠之,二○一七年胸腔內科醫師的報考人數僅剩十九人,成為台灣重症醫療隱憂。
在醫學分科中,凡是不動刀的,被歸類為「內科」,在十個次專科中,胸腔內科、腎臟內科、心臟內科、胃腸內科被歸為傳統四大科,不過在全台內科加護病房中,約有七成醫師,都由胸腔內科擔任。
胸腔暨重症加護醫學會理事長、高雄長庚醫院副院長林孟志說,幾乎只要和「呼吸」有關係,就是胸腔內科的事。「今年因流感病毒株猜錯,導致ICU(加護病房)的流量又大起來了。」林孟志說,近年台灣罹患肺阻塞的比率上升,據衛福部統計約有九十萬人,世界衛生組織也預測,二○三○年肺阻塞將成為第三大死因,但醫療需求提升的同時,胸腔內科人力卻直直落。
作為加護病房的主力,台灣報考胸腔暨重症專科醫師考試的人數,從平均每年有七、八十人,銳減到一六年、一七年分別僅剩三十八和十九人;內科醫生在十個次專科中,選擇專攻胸腔內科的,也在去年跌到史上最低點,僅有一四.三九%,分析原因,不外乎「錢少、事多、離監近」!
錢少:技術難但薪水最低
以薪水來說,胸腔內科在一些專業檢查上,健保點數分配過低,例如難度高的支氣管鏡,做一次一六○○點,但對照胃腸內科相對簡單的胃鏡,一次就有一五○○點,「勞逸不均,造成醫師學困難技術的意願也下降,」林孟志說。
以醫學中心為例,一天不含藥費、檢查費的基本成本至少一萬元,但健保一天給付加護病房約八千點(約七千多元),加上少有機會發展自費醫療項目,胸腔內科的薪水變成內科四大科中最低的。除此,「加護病房通常也是醫院中最賠錢的部門,」胸腔暨重症專科指導醫師、台灣氣喘學會副祕書長蘇一峰無奈表示。
事多:工時和醫病比都更重
不只是錢少,事情也多,羅東博愛醫院副院長邱國欽解釋,「ICU二十四小時在運作,不是門診預約制,所以我們隨時待命,主治醫師隨時都要在,成本是一般科的三倍以上,工時也很長,醫師二十四小時on call。」蘇一峰也透露,一般醫學生會輪流去各科別實習,通常只要待過胸腔內科,意願都不高,原因就是值班時間和照顧病人的負荷都更重。
「胸腔科每天面臨生死交關的手術,醫療糾紛相對也多。」林孟志直言,胸腔內科的診所開業醫師非常少,不到一成,選擇這個專業,等於要一輩子待在醫院內加護病房,隨時要面對生死交關的壓力,難怪年輕一輩更不願意進來。
離監近:高壓下容易爆糾紛
而根據國家衛生研究院在二○一三年針對全台四十家教學醫院的PGY(一般醫學訓練)醫師所發出的問卷,結果顯示,年輕醫師之所以不願意進入內科,和「易有醫療糾紛」、「生活品質較不好」、「工作時數更長」三大原因有關。
衛福部醫事司第五科科長賴貞蘭表示,衛福部針對人手不足的內、外、婦、兒、急診五大科,自二○一三年起實施津貼補助計畫,凡任職滿一年的住院醫師,皆給予十二萬元補助,以鼓勵年輕醫師投入五大科服務。光二○一七年就補助二三三六位住院醫師津貼,補助經費約二億五千萬元。
「這幾年五大科住院醫師招收情形已有明顯改善!」賴貞蘭說,二○一三年的內科住院醫師招收率從六二%,提升至二○一七年的七九.五%,比起其他四大科雖成長率低,但仍有成長。至於現有加護病房的人力,她認為可由其他內科非胸腔次專科的醫師來補齊,台灣現在有不少中小型醫院加護病房,就是採取這樣的方式。
只是,看在蘇一峰眼中,仍有其擔心,「雖然都是內科,但是臨床上的隨機應變、更細緻的專業處置,仍有不同。」他舉例,一般加護病房病人若是因嚴重肺炎導致急性呼吸窘迫症,呼吸器要如何調節,若非胸腔內科醫師來處理,恐怕力有未逮。
再者,目前胸腔內科除了新血不足,還有南北落差的問題,近年招募到的胸腔內科醫師都集中在北部,中、南部都招不到人,加劇南北醫療品質不均。
林孟志強調,政府應思考增加整體醫療費用的支出,因為目前台灣醫療費用占GDP比率僅六.六%,比起OECD(經濟合作暨發展組織)國家動輒一○%,有很大的差別。當作為加護病房主力的胸腔內科醫師荒連年加劇,如何挹注資源、守住最後一道防線,避免重症醫療崩壞,是不可不面對的問題。

